Симптомы и лечение гипогонадизма у женщин

- Женский гипогонадизм и его проявления
- Виды гипогонадизма
- Причины гипогонадизма
- Диагностика
- Лечение
- Прогноз
- Профилактика
Одной из причин бесплодия, которая выявляется у женщин репродуктивного возраста, и которая оказывает негативное воздействие на состояние репродуктивных органов и вид женщины, является гипогонадизм. Причиной нарушения является нарушение работы или гормональная дисфункция яичников в виде снижения их функции и продукции гормонов.
Женский гипогонадизм и его проявления
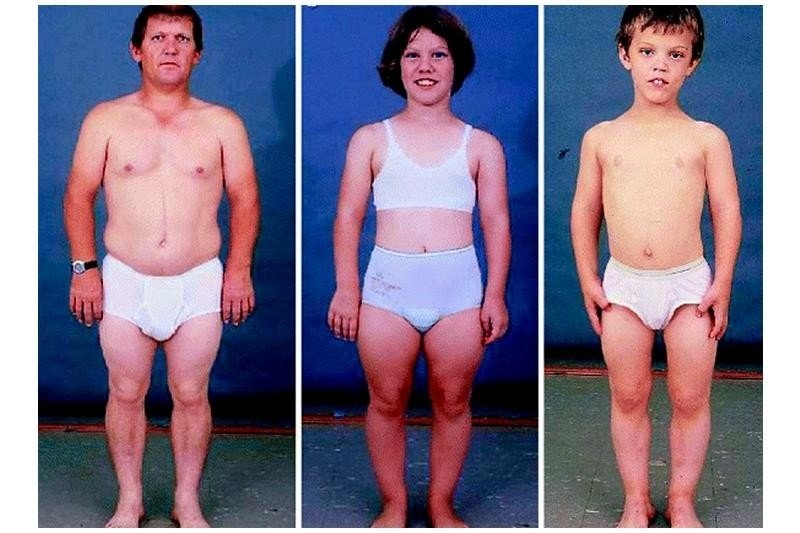
Гипогонадизм: симптомы его у женщин проявляются по – разному. Среди основных симптомов, указывающих на гипофункцию яичников в организме женщины, являются:
- нарушения месячных в виде сбоев менструального цикла
- прекращение менструации или полное их отсутствие у девочек репродуктивного возраста
- молочные железы и репродуктивные органы недоразвиты
- оволосение недостаточное
- отложение жира по мужскому типу
- таз узкий
- отсутствие наступления беременности при условии, что половая жизнь регулярная
- избыточный вес или дефицит массы тела
- нарушения со стороны опорно – двигательной системы
- нарушение функции сердечно – сосудистой системы.
Виды гипогонадизма
Согласно классификации, гипогонадизм делят на врожденный и приобретенный: если симптомы заболевания проявляются с момента рождения девочки, то это врожденная форма, а вот если в период созревания и младенчества, то врожденная.
Существует и другая классификация гипогонадизма (в зависимости от локализации первичного процесса), согласно которой его делят на:
- первичный гипогонадизм
- вторичный гипогонадизм.
Первичная форма гипогонадизма характерна для аномалий развития яичников врожденного или приобретенного характера. Если изменения связаны с патологией гипоталамо гипофизарной системы, то это уже классифицируется, как вторичный гипогонадизм.
В норме функция яичников контролируется ФСГ и ЛГ (гонадотропины), продукция которых происходит в гипофизе и гипоталамусе. Именно уровень данных гормонов оказывает непосредственное влияние на половое созревание девочки: от уровня фолликулостимулирующего гормона зависит созревание фолликулярного аппарата яичников, в которых происходит созревание яйцеклеток – половы клеток, без которых наступление беременности невозможно.
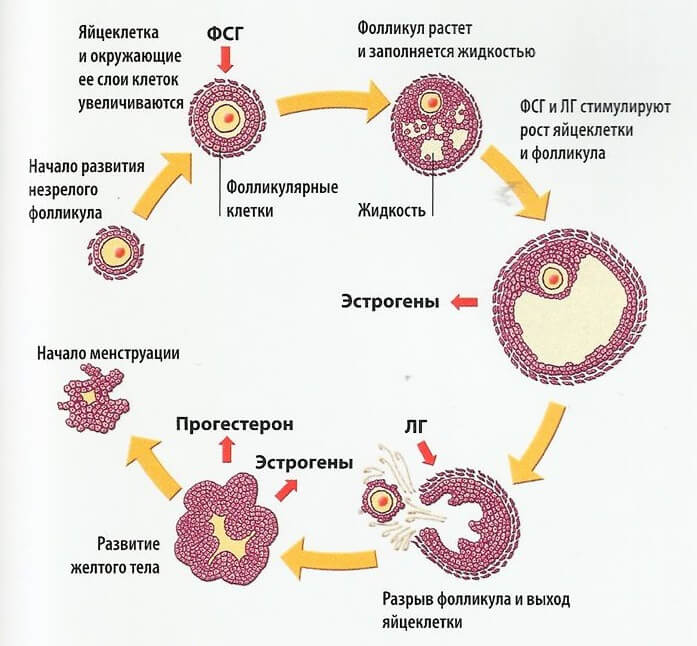
Уровень ЛГ оказывает воздействие на процесс овуляции и выход из фолликула зрелой яйцеклетки, готовой к оплодотворению. Не всегда уровень показателя данных гормонов указывает на патологию. В зависимости от их показателей, принято делить гипогонадизм на:
- гипогонадотропный
- гипергонадотропный
- нормотропный.
Гипогонадотропный гипогонадизм встречается чаще всего и связан с нарушением в работе гипоталамо – гипофизарной системы. Вся проблема в том, что продукция данных гормонов происходит в недостаточном количестве, при этом продукция эстрогенов в яичниках падает, вплоть до полного прекращения, а также показатели гонадотропных гормонов в крови такой женщины также снижаются.
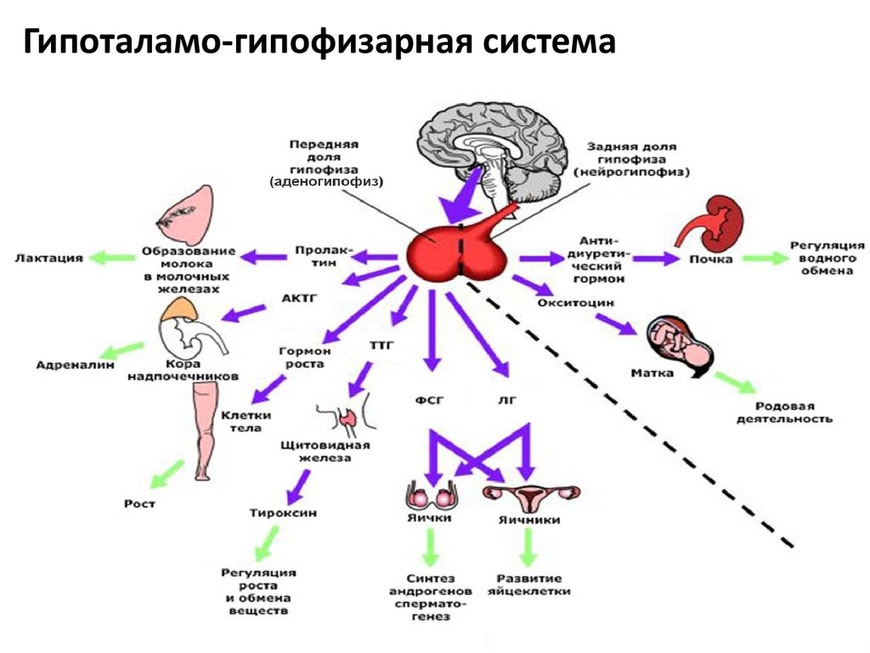
Гипогонадизм гипергонадотропный характеризуется повышением уровня ФСГ и ЛГ в крови женщины. Если говорить о нормогонадотропном виде гипогонадизма, то здесь уровень гонадотропинов не изменен, а показатели пролактина в крови повышены. На фоне гиперпролактинемии происходит стимуляция продукции молока грудными железами, а также угнетение созревания яйцеклетки и подавление овуляции. Клинически данная форма проявляется галактореей (выделением молока из молочных желез).
Гипогонадизм у женщин проявляется в разном возрасте. В зависимости от того, когда проявилось данное заболевание, выделяют такие клинические его формы:
- эмбриональная форма гипогонадизма возникает в период эмбрионального развития
- допубертатная форма клинически проявляется в период до 12 лет
- постпубертатная форма заболевания возникает у женщин. Возраст которых превысил 12 лет.
Причины гипогонадизма
Помимо врожденных причин или воздействия травматического поражения яичников, развитие первичной формы гипогонадизма может быть связано с такими причинами, как:
- синдром Шерешевского – Тернера
- врожденное недоразвитие яичников
- синдром Морриса, когда у человека есть признаки и того и того пола
- аутоиммунное воспаление яичников
- удаление яичников
- синдром поликистозных яичников
- поражение яичниковой ткани тяжелыми инфекциями
- радиация или ионизирующее воздействие на ткань яичника.
Вероятность возникновения и развития данного заболевания возрастает у тех женщин, на организм которых воздействуют такие факторы, как токсическое воздействие веществ, терапия химическими препаратами, прием гормональной терапии в больших дозах. Все это способно стать причиной нарушения гормональной функции яичников и привести к их дисфункции.
Сегодня часто встречается вторичная форма гипогонадизма, развитие которой связано с снижением или прекращением продукции гонадотропинов на фоне поражения или сбое в работе гипоталамо – гипофизарной системы. Развитие вторичного гипогонадизма в большинстве случаев связано с развитием менингита, энцефалита, арахноидита, при опухолевых поражениях головного мозга или при врожденных нарушениях их работы.
Диагностика
Диагностика гипогонадизма осуществляется совместно гинекологом и эндокринологом. Каждый из них обращает внимание при осмотре на развитие вторичных половых признаков у женщины или девушки, на диагностику внешних изменений. Помимо осмотра и опроса, врачи назначают комплекс анализов и исследований, среди которых особое место отводится:
- определение уровня гонадотропных гормонов, пролактина и эстрогенов
- ультразвуковое исследование органов малого таза, выявлено врожденных аномалий развития яичников, их состояние
- исследование скелета с помощью рентгенологических методов исследования
- определение плотности костной ткани дает возможность оценить развитие (метод денситометрии).
При гипогонадизме уровень гонадотропинов зависит от формы заболевания: гипо, гипер или нормогонадотропный тип болезни. Если это гипогонадотропный тип, то уровень гормонов снижен, при гипер – повышен, а вот для нормогонадотропного гипогонадизма характерно нормальное содержание гонадотропных гормонов в крови женщины.
При заболевании зачастую наблюдается умеренная анемия.
Лечение
Лечение направлено на устранение причины, которая привела к его проявлению. Метод лечения – консервативный или оперативный, зависит от причины. Если причиной стала образование гипоталамо гипофизарной системы, то в таком случае не обойтись без операции. Помимо причины, которая привела к гипогонадизму, лечение зависит от того, какая форма заболевания: первичная или вторичная. Если это первичная форма болезни, то в первую очередь врач подбирает гормональную терапию. Основным гормоном в лечении гипогонадизма у женщин является этинилэстрадиол. Регулярное использование его у женщин с гипогонадизмом способствует не только нормализации гормонального фона, но и способствует наступлению месячных. Начало менструации является показанием к использованию комбинированных гормональных препаратов. В таком случае у женщины появляется возможность наступления беременности после их отмены.
Гипогонадизм встречается не только у женщин, но и у мужчин. Опасность и угроза данной патологии связана с тем, что на фоне гормонального дисбаланса у мужчины возникают проблемы не только с эрекцией и потенцией, но и с выполнением репродуктивной функции. Причиной развития гипогонадизма у мужчины является не только нарушение полового развития, но и другие состояния, такие, как травмы, опухоли, воспаление или патология яичек.
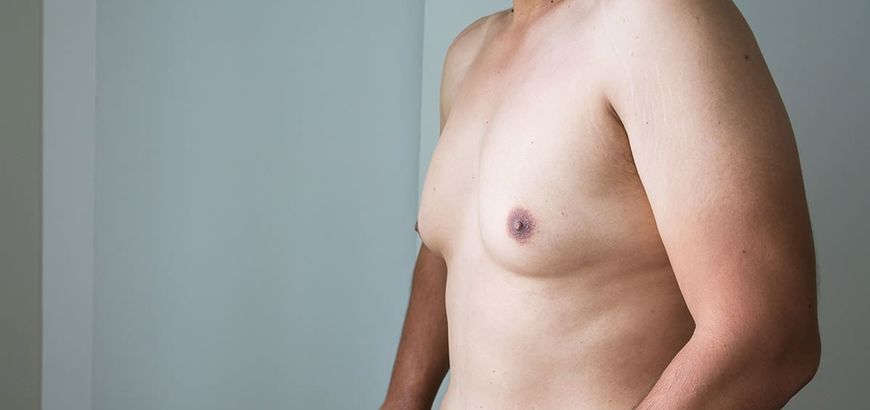
При гипогонадизме у мужчины происходит снижение продукции половых стероидов, что становится причиной развития основных его проявлений. На первое место в клинике заболевания выступает изменения и нарушения во вторичных половых признаках, нарушение психического состояния, патология сердечно – сосудистой системы, вегетативные нарушения, а также головная боль и прочее.
Прогноз

Гипогонадизм: инвалидность положена или нет: Сегодня этот вопрос довольно актуальный, ведь одни эндокринологи утверждают, что люди с данным заболеванием требуют ухода со стороны других, но другие утверждают, что при данном заболевании никакой инвалидности не положено. Как разобраться в данном вопросе кто поможет – мы с Вами сейчас и разберем. Итак, гипогонадизм является одним из заболеваний, которые не только становятся причиной бесплодия, но и часто сопровождаются нарушениями и изменениями со стороны внешности мужчин и женщин. Сразу хотелось бы сказать, что все зависит от того, как врач оценит состояние мужчины или женщины, какая будет необходимость в этом и от того, какие побочные эффекты будут при приеме гормонов. Как ни странно, но многие мужчины и женщины, которые столкнулись с данной проблемой, вынуждены принимать гормональные средства, которые влекут за собой целый ряд осложнений.
Получение инвалидности при гипогонадизме легко объяснить тем, что несвоевременная диагностика его и развитие осложнение приводит к развитию необратимых последствий, которые становятся не только причиной бесплодия, но и способны нарушать качество жизни человека.
Профилактика
Основная профилактика развития гипогонадизма сводится к строгому соблюдению таких рекомендаций:
- генетическое консультирование на этапе планирования беременности
- контролированный прием медицинских препаратов в период беременности
- своевременная вакцинация и профилактика инфицирования
- диспансерное наблюдение у специалистов своевременная санация хронических очагов инфекции и воспалительных заболеваний
- отказаться от воздействия вредных привычек на организм беременной женщины.