Виды анемии
- Анемия: симптомы и причины
- Анемия железодефицитная
- В12-дефицитная анемия
- Анемия конечностей
- Аутоиммунная анемия
- Постгеморрагическая анемия
- Наследственная гемолитическая анемия
- Серповидная анемия
- Фолиеводефицитная анемия
- Гемолитическая анемия
- Гипопластическая анемия
- Мегалобластная анемия
- Апластическая анемия
Организм ребенка и взрослого значительно отличаются, ведь во время детского возраста происходит формирование органов и систем, которыми и предопределяется уровень здоровья на всю дальнейшую жизнь.
Причины анемии у подростков связаны с быстрым темпом роста в этот период, и гормональной перестройкой организма. У девочек анемия может быть следствием начала менструальных кровотечений, ведь организм к ним еще не адаптирован. Также не стоит забывать, что именно в этот период девочки начинают следить за своей красотой и весом, поэтому бесконтрольно садятся на диеты и ограничивают себя в употреблении тех или иных продуктов питания, что чревато недостатков железа и фолиевой кислоты. Именно в этот период высок риск развития гастродуоденитов, как результата пониженной стрессоустойчивости, что нарушает нормальное всасывание многих витаминов в пищеварительной системе. В этот период для ребенка важно обеспечить правильный здоровый рацион питания, а также психологическую поддержку при решении тех или иных жизненных задач, это поможет предотвратить развитие множества заболеваний в будущем.
Анемия: симптомы и причины
Исходя из того, что разновидностей анемий достаточно много и все они вызваны целым рядом причин, а соответственно и клинические проявлениях их весьма разнообразны. Остановимся подробно на самых распространенных разновидностях анемий.
Анемия железодефицитная
Причин возникновения железодефицитной анемии несколько:
- Нарушение всасывания железа
- Хронические заболевания желудочно-кишечного тракта, приводят к нарушению транспорта железа из клеток слизистой оболочки кишечника, где оно переходит в трансферрин, у которого повышается синтез при дефиците железа
- Скрытое хроническое кровотечение из ЖКТ (язвенная болезнь, онкология, анкилостомоз) или легочное кровотечение.
- Повышение потребности железа (дети, беременные и кормящие женщины).
- Нарушение питания (вегетарианство, диеты).
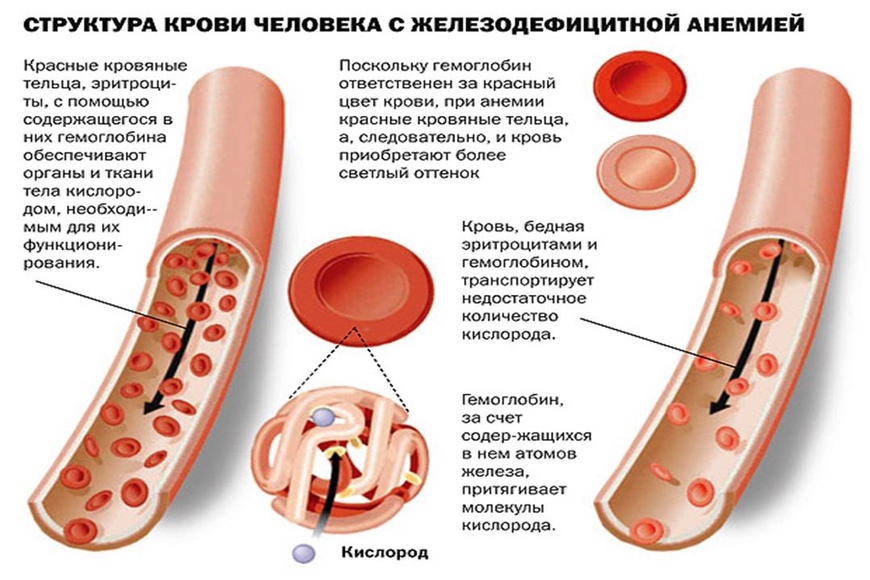
По степени тяжести железодефицитную анемию можно поделить на легкую (гемоглобин выше 90 г/л), среднюю (90-70) и тяжелую (ниже 70 г/л).
Для диагностики используют общий анализ крови, мазок периферической крови, уровень сывороточного ферритина, число ретикулоцита, насыщение трансферрина, уровень сывороточного железа, исследование костного мозга.
Определение уровня железа и железосвязывающую способность сыворотки - очень важный анализ. Повышение уровня сывороточного ферритина показывает наличие в организме воспалительных и инфекционных заболеваний, так как это белок острой фазы.
Лечение железодефицитной анемии зависит от первичного заболевания, которое спровоцировало возникновение анемии и от того, какая тяжесть железодефицитной анемии.
При легкой степени тяжести врачи назначают диету, богатой железом (говяжья печень, свекла, яблоки, сок граната, гречневая крупа). При средней степени тяжести анемии или если диета не эффективна назначают препараты железа. Препараты железа лучше всего принимать вместе с аскорбиновой кислотой, именно так повышается абсорбция железа. Препаратов железа большое количество, но какой именно назначает только ваш врач.
В12-дефицитная анемия
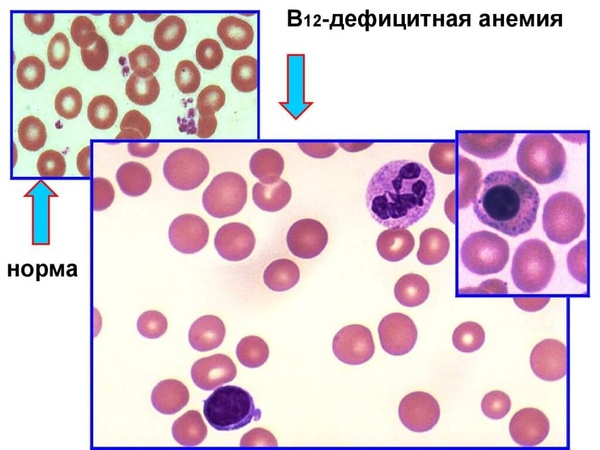
При этой патологии наблюдается макроцитоз эритроцитов и нормохромия, пойкилоцитоз, снижение ретикулоцитов, умеренная тромбоцитопения. Для того чтобы подтвердить наличие патологии выполняется трепанобиопсия, в которой видно нарушение эритропоэза, крупные мегакариоциты, палочкоядерные гранулоциты.
В12 анемия лечение, следующее: витамин В12 по 1 мг в/м ежедневно в течение 7-14 дней, а позже раз в неделю до того, как не нормализуются все показатели в общем анализе крови. Если у пациента явно выражены неврологические симптомы, тогда эту дозу применяют раз в месяц в течение всей жизни. При тяжелом течение заболевания используют трансфузию эритроцитарной массы.
Анемия конечностей
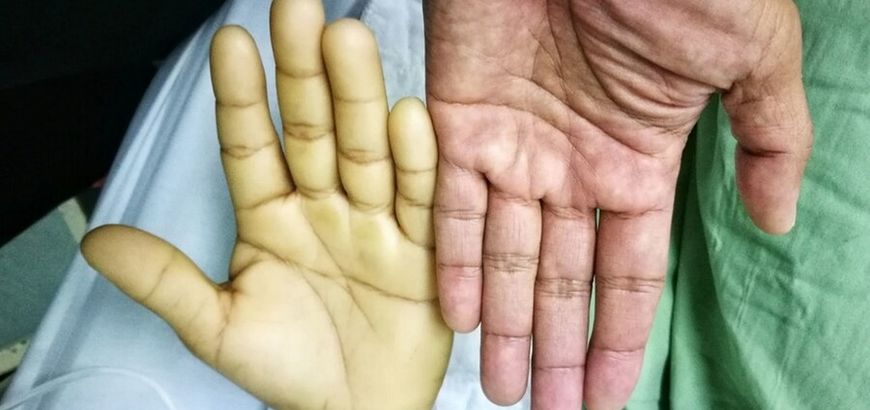
Термин анемия конечностей мало кто применяет, чаще всего просто говорят, что мерзнут или немеют руки и ноги. Дело в том, что при недостаточном поступлении кислорода к тканям в них нарушаются окислительные процессы и замедляется метаболизм, как результат снижение выделения тепла и чувство онемения. Анемия или онемение конечностей чаще всего самый первый признак наличия железодефицитной или какой-либо другой анемии. Анемия конечностей может появиться на самом раннем этапе появления анемии, при самых малозаметных снижениях уровня гемоглобина и эритроцитов в крови.
Аутоиммунная анемия
Аутоиммунная гемолитическая анемия не является самостоятельным заболеванием, а представляет собой симптомокомплекс, который возникает как результат какого-то процесса в организме или заболевания. При ней происходит неконтролируемая выработка антител к собственным клеткам крови, а именно эритроцитам, в результате этого они разрушаются путем гемолиза, что в свою очередь чревато рядом осложнений. Иммунная система принимает клетки собственного организма, как чужеродные и начинает их уничтожать.
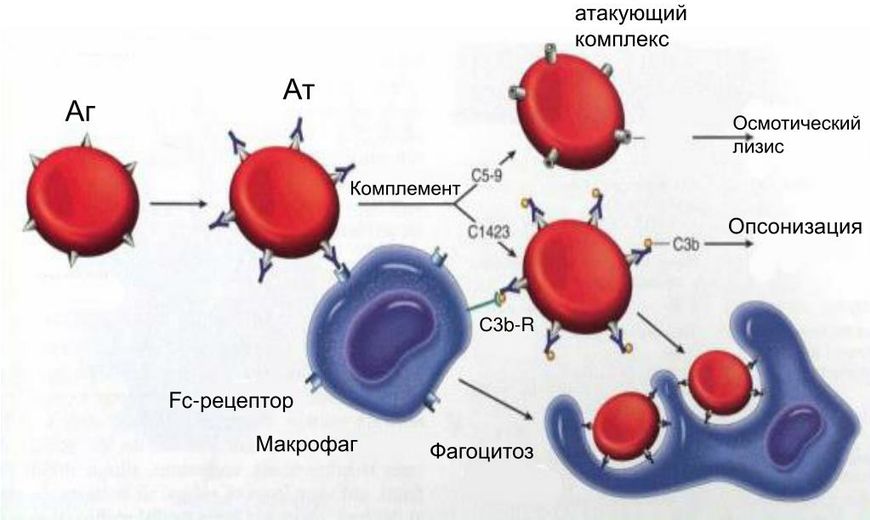
Она может быть:
- первичная (когда причина ее развития не известна, и она существует как отдельное заболевание)
- вторичная.
Диагностика должна начинаться со сбора анамнеза заболевания, потому что она является лишь следствием другого заболевания. Все начинается с клинического анализа крови, где будет снижено количество эритроцитов. Специфическим исследованием на гемолитическую анемию является прямая и непрямая пробы Кумбса.
Основной метод лечения гемолитической анемии - это иммуносупрессия различными способами. В некоторых случаях используют спленэктомию.
Постгеморрагическая анемия
Она делится на острую и хроническую. Острая возникает сразу же после массивной кровопотери, а хроническая имеет накопительное свойство, и поэтому проявляется через некоторое время.
Причины:
- хирургические вмешательства
- травмы
- внутреннее кровотечение
- гинекологические патологии (внематочная беременность, апоплексия яичника)
- онкология
- заболевания легких, желудочно – кишечного тракта (язва желудка, 12 перстной кишки, расширение вен пищевода)
- при поражении сосудов, геморрагии
- длительный прием антикоагулянтов
- у женщин постгеморрагическая анемия может возникать при обильных менструациях.
Лечение острой постгеморрагической анемии начинается с массивной инфузии, которая необходима для восстановления ОЦК. После этого при массивной кровопотере выполняют трансфузионную терапию. Когда состояние пациента стабилизируется тогда назначают препараты железа, их назначают не только перорально, но при тяжелой степени и внутривенно. Если необходимо, тогда выполняют переливания крови или отдельных форменных элементов. Это используют только если гемоглобин ниже 60-70 г/л. Лечение зависит какой патогенез постгеморрагической анемии, ведь зная это, терапия будет более эффективна.
Наследственная гемолитическая анемия
Это одно из заболеваний, при котором отмечается уменьшение продолжительности жизни эритроцитов.
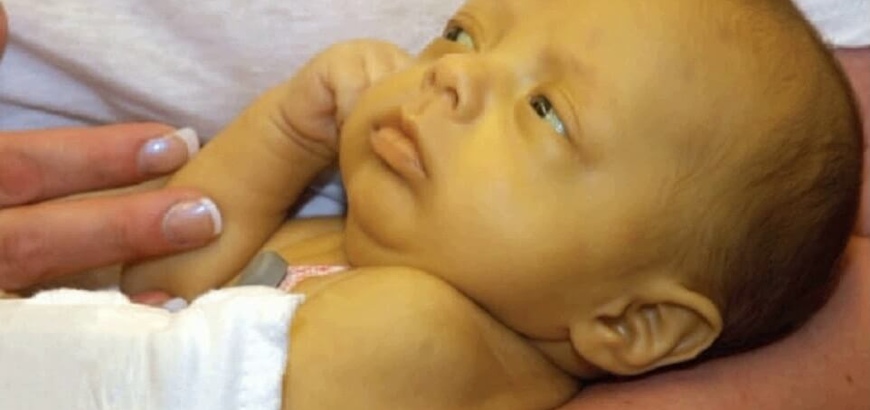
Причины развития гемолитической анемии:
- ферментопатия (дефект ферментов эритроцитов) – нарушение анаэробного гликолиза, нарушение метаболизма нуклеидов;
- нарушение синтеза гемоглобина;
- дефект мембраны эритроцитов (первичные мембранопатии – наследственная несфероцитарная гемолитическая анемия, наследственная микросфероцитарная гемолитическая анемия, изменения фосфолипидного состава мембраны, вторичные дефекты мембраны.
Чаще всего встречается наследственная гемолитическая анемия Минковского Шоффара.
Для диагностики используют лабораторные методы обследования. Показатели при этом заболевании следующие: повышение билирубина, увеличение уробилина в кале и в моче, за счет чего моча и окрашивается в темный цвет. В плазме крови повышается уровень свободного гемоглобина, ЛДГ и непрямого билирубина. В общем анализе крови будет нормохромная анемия, умеренный ретикулоцитоз, овалоцитоз.
Лечение зависит от формы. Если это бессимптомная или легкая степень тяжести, тогда никакого лечение не проводят. При таких формах необходимо только проводить УЗИ диагностику печени, и сдавать кровь для обследования. При средней степени тяжести назначают прием фолиевой кислоты, а при тяжелой степени, если возникает гемолитический криз проводят инфузионную терапию, назначают глюкокортикоиды, растворы витаминов Е, А, С. Если необходима заместительная терапия, то выполняют переливание эритроцитарной массой. Самый эффективный способ это спленэктомия, именно после этой операции ликвидируется анемия и все симптомы, которые были раньше.
Серповидная анемия
Это наследственное заболевание, которое проявляется в нарушении строения железосодержащего белка, гемоглобина. Такое название она получила из-за формы эритроцитов, которые напоминают серп, когда в норме эритроциты имеют форму двояковогнутого диска.
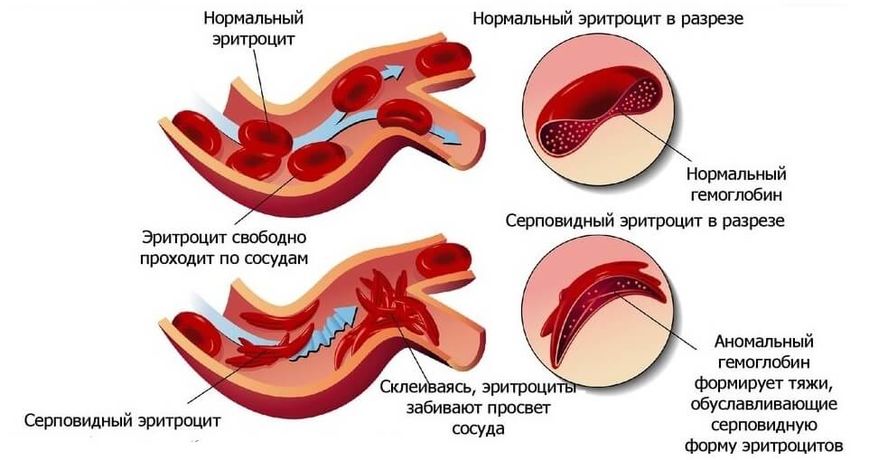
При гетерозиготном варианте наследования (от одного родителя) ребенок может родиться абсолютно здоровым, и даже не ощущать своего заболевания в течение всей жизни. Проявиться данная патология может только в условиях кислородного голодания (тяжелые физические нагрузки, стрессовые ситуации, инфекционные заболевания, восхождение на вершину горы), однако нельзя исключить появление внезапного гемолитического криза, который может иметь фатальные последствия, вплоть до летального исхода.
При гомозиготном варианте наследования серповидноклеточная анемия проявляется уже в первый год жизни ребенка. В результате ранней манифестации заболевания такие дети отстают в физическом и умственном развитии от своих сверстников.
Диагностика серповидноклеточной анемии основывается на клинической картине, сборе генетического анамнеза, а также лабораторных данных (обнаружение в крови измененных эритроцитов).
Фолиеводефицитная анемия
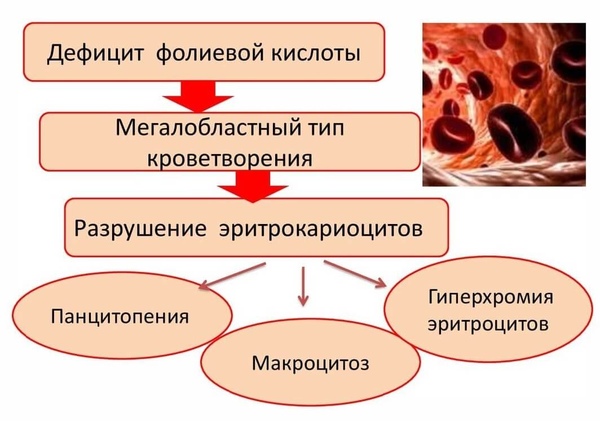
Это один из видов анемий, при которой возникает нарушение эритропоэза, так как нарушается синтез ДНК эритробластов, за счет того, что происходит дефицит фолиевой кислоты в организме.
Гемолитическая анемия
Врожденная гемолитическая анемия возникает при внутриклеточном генетическом дефекте – это талассемии, гемоглобинопатии, дефекты клеточной мембраны эритроцитов, энзимопатии. Приобретенная гемолитическая анемия возникает при воздействии негативного фактора извне на организм, за счет чего и происходит преждевременный гемолиз. Приобретенная гемолитическая анемия в свою очередь делиться на иммунную и не иммунную. Иммунный фактор возникает при наличие антиэритроцитарных антител. А также можно выделить гемолитическую анемию с тепловыми антителами при различных заболеваниях, например, СКВ, хронический лимфолейкоз, иммунодефицит, и с холодовыми антителами. Не иммунная гемолитическая анемия еще называется микроангиопатической, она возникает вследствие повреждения эритроцитов нитями фибрина. Это происходит при следующих ситуация: употребление наркотиков, наличие в организме металлов. ядов животного происхождения, малярия, токсоплазмоз, лейшманиоз и многие другие патологии.
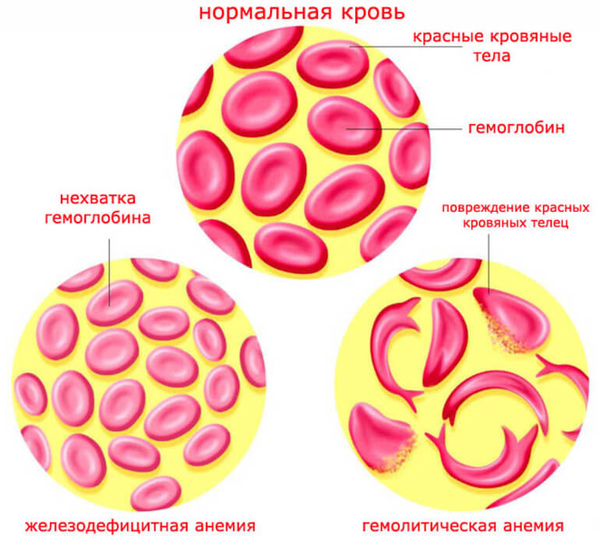
Гипопластическая анемия
В основе данного заболевания лежит нарушение функции костного мозга, за счет этого не происходит дифференцировка клеточных элементов. Возникает задержка главной функции костного мозга – кроветворения.
Для диагностики необходимо сдать общий анализ крови: гипо- или нормохромная анемия, тромбоцитопения, лейкопения и ретикулоцитопения. Пункция костного мозга дает полную картину кроветворной функции.
Чаще всего назначаются препараты, которые стимулируют кроветворение и кортикостероиды.
Мегалобластная анемия
Это заболевание, при котором возникает дефицит витамина В12 и фолиевой кислоты. Мегалобласты – это предшественники эритроцитов, имеют крупное ядро с неконденсированным хроматином.
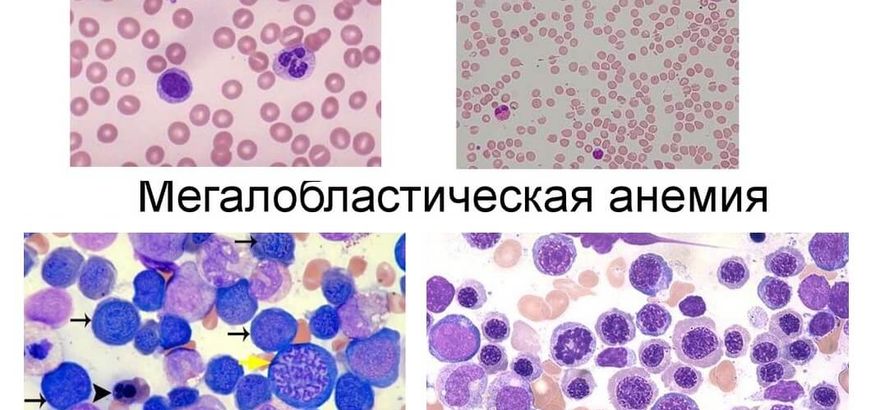
Причины ее:
- недостаточное поступление этих витаминов с пищей, в особенности при голодании или вегетарианстве;
- проблема при всасывании их в кишечнике при заболеваниях желудочно-кишечного тракта;
- наличие целиакии и других энтеропатий;
- отсутствие тонкого кишечника в результате его удаления;
- полипоз или рак желудка;
- беременность и кормление грудью, так как в этот период увеличивается потребность этих элементов;
- хронический гепатит, цирроз печени, хронический панкреатит;
- глистная инвазия;
- болезнь Крона;
- злоупотребление алкоголем;
- длительный прием медикаментов, например, противосудорожных препаратов, комбинированных пероральных контрацептивов.
Один из самых достоверных анализов, который помогает поставить диагноз – анализ крови, в котором пониженный гемоглобин и количество эритроцитов, мегалобласты, макроциты, цветной показатель повышен. Для того, чтобы подтвердить этот диагноз проводят стернальную пункцию, которую необходимо выполнять до какой-либо терапии.
Лечение должно начинаться только тогда, когда врач поставил точный диагноз и выяснил причину возникновения этой патологии, так как если это нарушение в питании, тогда схема лечения одна, а если к этому состоянию привела другая патология, то необходимо не только начинать не с приема этих витамин, а устраняет патологию. Основное лечение заключается в приеме парентерально витамина В12. Если заболевание тяжелой степени и пациент находиться в коматозном состоянии, тогда назначается гемотрансфузия с отмытыми эритроцитами, и может проводиться гормональная терапия в минимальных дозах и коротким курсом.
Диета должна содержать в себе достаточное количество мясных продуктов в особенности говяжья печень, молочными продуктами, фруктами, овощами, морепродуктами. Лечение мегалобластной анемии не быстрый процесс, это требует время, и что самое важное, после следует придерживаться этой диеты всю жизнь для того, чтобы уровень этих витамин не падал и находился в норме.
Апластическая анемия
Апластическая анемия – это гематологическое заболевание, возникающего в процессе нарушения кроветворной функции костного мозга.

Причины заболевания:
- наследственная апластическая анемия обуславливается генетическими нарушениями, которые встречаются при наследственных патологиях таких как синдром Швахмана- Даймонда, врождённый дискератоз, истинная эритроцитарная аплазия.
- приобретенная форма апластической анемии возникает под действием некоторых негативных факторов, которые воздействуют на организм, а именно на гемопоэтические клетки. К этим факторам относят:
- некоторые лекарственные препараты (нестероидные противовоспалительные препараты, левомицетин, противоопухолевые препараты);
- постоянное воздействие ионизирующей радиации;
- аутоиммунные заболевания;
- вирусы;
- пестициды, инсектициды, соли тяжёлых металлов.
Для диагностики используют развернутый анализ крови, который дает достаточно информации для того, чтобы выставить диагноз.
Для подтверждения диагноза выполняют пункцию костного мозга: в пунктате находиться большое количество жировой ткани вместо гемопоэтических клеток.
Тактика лечения зависит в основном от степени тяжести, возраста пациента и наличия необходимого донора для пересадки костного мозга. Самый лучший вариант при тяжелой степени и крайне тяжелой, является трансплантация костного мозга от подходящего донора (близкие единокровные родственники), так как эффективность этого метода максимальная, особенно это заметно в молодом возрасте. При невозможности провести пересадку (отсутствие необходимого донора, противопоказания) таким пациентам предлагают иммуносупрессивную терапию.