Гестоз при беременности

- Причины и теории возникновения заболевания
- Классификация преэклампсии
- Симптомы преэклампсии
- Диагностика преэклампсии
- Гестоз у женщин с гипертонической болезнью
- Осложнения гестоза
- Основные принципы лечения гестоза
- Медикаментозное лечение преэклампсии
- Особенности родоразрешения женщин с преэклампсией
- Профилактика гестоза
Беременность, гестоз, лечение – актуальность данных вопросов среди наших женщин и врачей достаточно велика, ведь именно от того, когда он диагностирован и как быстро было назначено лечение, зависит исход беременности и состояние ребенка.
Причины и теории возникновения заболевания
Теорий возникновения преэклампсии несколько.
Среди всех теорий возникновения преэклампсии и эклампсии выделяют такие ведущие:
- наследственная
- антифосфолипидный синдром
- хроническая соматическая патология
- генетические мутации.
Что это такое? Эндотелий – это ткань, внутренний слой, выстилающий все сосуды нашего организма. Именно по этой причине эндотелиальная дисфункция (преэклампсия), развиваясь, затрагивает все органы и системы беременной женщины. Возникает тотальный вазоспазм (сосудистый спазм). Возникает гипоксия тканей, полиорганная недостаточность.
Как ответ на сосудистый спазм происходит повышение артериального давления, отеки появляются. Как защитная реакция в ответ на повреждение сосудов происходит активация свертывающей системы: снижается уровень тромбоцитов, в результате чего кровь плохо сворачивается, в результате чего есть велика вероятность возникновения кровотечений, инсультов, отека мозга. В случае перехода преэклампсии в эклампсию возникает отек головного мозга. Преэклампсия – патогенез сегодня активно изучается, так как все ученые страны стараются узнать настоящую причину развития заболевания и как на нее воздействовать.
Существуют характерные провоцирующие факторы развития такой патологии:
- Повышение показателя индекса массы тела (ожирение);
- Возраст женщины (менее 18 лет, а также более 35 лет);
- Наличие экстрагенитальной патологии, такой, как гипертоническая болезнь, сахарный диабет, нарушения функции почек, анемия беременных;
- Наличие аутоиммунных патологий (системная красная волчанка, антифосфолипидный синдром);
- Многоплодная беременность;
- Первая беременность в анамнезе;
- Отягощенный наследственный анамнез касательно гестоза (течение беременности мамы/бабушки осложнилась гипертензивными расстройствами).
Классификация преэклампсии
Существует три степени тяжести преэклампсии:
- Легкая степень;
- Средняя степень;
- Тяжелая степень.
Это опасная и коварная патология, которая угрожает жизни и здоровью, как матери, так и ребенка, преэклампсия привлекает внимание ученых и медиков. В последние годы врачи пришли к выводу, что делить степени тяжести у данного заболевания на три раздела некорректно. Считается, что средней степени в этой классификации быть не должно. Либо это проявления легкой степени состояния, либо она может быть только тяжелой. Это сделано для того, чтобы сами же врачи и пациенты не недооценивали риски состояния, в котором находится беременная женщина.

Преэклампсия: акушерство разделяет ее на две формы: раннюю и позднюю. Данная классификация основана на сроке возникновения заболевания: если клиника его началась до 34 недель беременности – это ранняя форма, а если после 34 недель, тогда стоит говорить о поздней форме. Обе они несут угрозу для плода и матери, достаточно распространены среди беременных. Но если говорить о тяжести их симптоматики и влиянии на плод и организм женщины, то ранняя форма более опасна и тяжелая, так как плод еще незрелый и претерпевает хроническое кислородное голодание на фоне сосудистого спазма и недостаточного поступления питательных веществ.
Симптомы преэклампсии
Преэклампсия: этиология ее, как мы уже сказали, четко не изучена, но зато есть четкие данные о клинической ее картине. Еще Цангемейстер сформулировал основную триаду преэклампсии, которая проявляется у женщин в классической форме или в сочетании отдельных симптомов. В классическую триаду (ПОГ) входят такие симптомы: отеки, артериальная гипертензия и выявление белка в моче.

В зависимости от степени выраженности каждого из них преэклампсию разделяют на несколько стадий: легкая, средняя и тяжелая. Появление хотя бы одного из симптомов с другой стадии переносит его выше. Это особо важно при выборе тактики лечения и решении вопроса о методе родоразрешения.
Клиника эклампсии связана с проявлением в форме тонико – клонических судорог, сопровождающиеся потерей сознания. До потери сознания предшествуют следующие симптомы:
- головная боль;
- боль в подложечной области, которая находится прямо под ребрами между грудиной и верхней частью живота;
- нефропатия, характеризующаяся изменением почек, сосудистыми нарушениями и увеличенным кровяным давлением. У беременной нефропатия проявляется отеками и повышенным количеством белка в моче.
В клиническом течении эклампсии различают 4 этапа. Каждый судорожный приступ, который длится около 1 – 2 минуты состоит из последующих этапов:
В течение первых 30 секунд приступа эклампсии наблюдается предсудорожный период. В этот период заметны подергивания мышц лица, в глазах видны только белки.
В следующие 30 секунд наступает период клонических судорог. В это время мышцы всего тела, лица, конечностей активно подергиваются, после чего ослабевают, наблюдается хриплое дыхание, появляется пена изо рта.
В период разрешения припадка судороги прекращаются, и больная находится недолгое время в коме. Когда больная приходит в сознание, она ничего не помнит о произошедшем припадке.
Диагностика преэклампсии

Гестоз: диагностика его основывается на клинических симптомах заболевания и лабораторных данных. Среди общеклинических анализов для постановки диагноза требуется сдать клинический анализ крови и мочи, коагулограмму, биохимическое исследование показателей крови. Все это сочетают с показателями артериального давления и количеством выпитой и выделенной мочи, что позволяет судить об отеках. Если врач подозревает или ставит диагноз гестоза, то обязательно ему важны результаты осмотра глазного дна, ЭКГ, консультация невропатолога и терапевта с оценкой жизненно важных функций. Судить о патологических отеках или скрытых отеках можно по прибавке в весе: в среднем прибавка за неделю не должна превышать 55 г на 10 кг. Помимо веса на скрытые отеки указывает положительная проба Мак Клюра – Олдрича, симптом «кольца», размер голеностопного сустава, вернее его окружность.
Гестоз у женщин с гипертонической болезнью

Одной из разновидностей гестоза является сочетанный гестоз, который встречается у женщин с соматической патологией или нейроэндокринной патологией. Среди таких заболеваний чаще всего встречаются: патологии печени, почек, артериальная гипертензия, сосудистая и нейроциркуляторная дистония, патология эндокринной системы, такие как сахарный диабет, ожирение, метаболический синдром, а также эндогенная инфекция. Наиболее часто встречающееся формой сочетанной патологии является сочетанный гестоз на фоне гипертонической болезни.
Сочетанный гестоз: определение понятия связано с определенной клинической симптоматикой у женщин после 22 недель беременности (чаще около 30 и более) на фоне экстрагенитальной патологии, то есть, гипертонической болезни. Среди всех разновидностей гестоза данная форма встречается в 70% случаев. Установить диагноз не представляет сложности, так как женщины в большинстве случаев знают о состоянии повышенного артериального давления еще до момента зачатия.
Осложнения гестоза
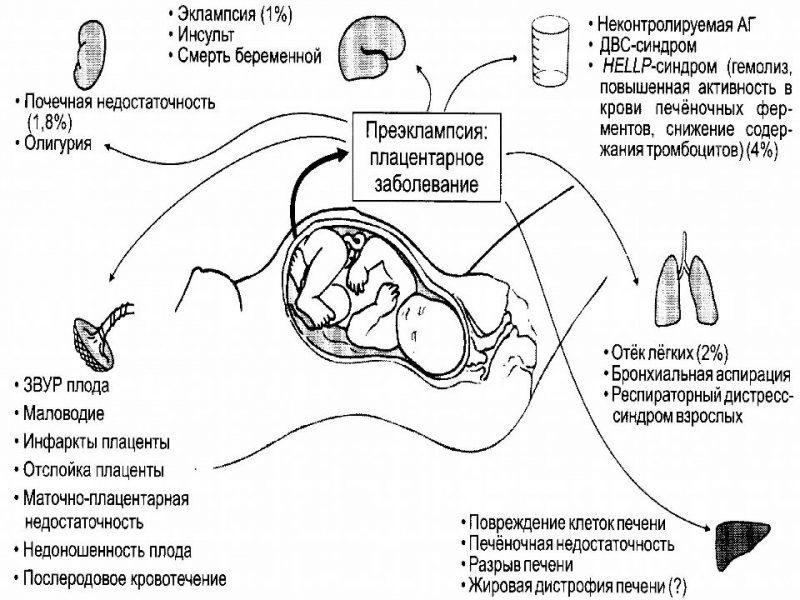
Гестоз – это полиэтиологический процесс, который затрагивает все органы и системы женщины, находящейся в «интересном» положении. Так как гестоз – это синдром тотальной эндотелиальной дисфункции, нарушение функций всех сосудов. Именно гестоз может привести к полиорганной недостаточности у женщины с возникновением тромбозов (инсультов, инфарктов, тромбоэмболии легочной артерии), развитию отека головного мозга и коматозному состоянию, почечной и печеночной недостаточности.
Основные принципы лечения гестоза
Итак, на сегодня известно три степени тяжести гестоза, которые отличаются между собой только некоторыми параметрами, при этом симптомы в них все одинаковы, но в разной степени выражены. Как вылечить гестоз легкой степени тяжести? Согласно клиническим рекомендациям, лечения его может проводиться как в условиях стационара, так и в условиях консультации. Основное направление лечения направлено на своевременное выявление жалоб, прогрессирование симптомов и развитие осложнений. Чтобы всего этого избежать, очень важно оценить состояние беременной, собрать ее жалобы, измерить уровень артериального давления, оценить отеки и посмотреть результат анализа мочи. Помимо наблюдения врачи рекомендуют пересмотреть режим дня, питания, обеспечить полноценный сон, обеспечить физический и психический покой. Помимо всего этого женщину обязательно осматривают смежные специалисты: окулист, терапевт, невропатолог. Из медикаментозного лечения показана седативная терапия, спазмолитики, витамины, и при необходимости гипотензивные препараты. Не стоит, конечно, забывать о позиционной гимнастике и положении на левом боку. А вот что касается соли и жидкости, то сегодня доказано, что исключение соли и ограничение жидкости при гестозе не влияет на исход заболевания, поэтому врачи настоятельно сегодня рекомендуют отказаться от такого метода лечения.

Лечение гестоза беременных средней степени тяжести проводится только в условиях стационара на протяжении пяти суток с последующей оценкой степени тяжести. Основное – это правильно подобранное лечение и контроль за состоянием матери и плода. Это легко обеспечить в условиях стационара путем контроля артериального давления, ежедневного анализа мочи, а также оценкой жалоб и осмотр. При поступлении в стационар женщин в обязательном порядке ее осматривает окулист и невропатолог, делают ЭКГ, сдают анализ крови клинический, биохимический и кровь на свертываемость. Женщина ведет подсчет суточного диуреза и выполняет все рекомендации врача. Лечение гестоза данной степени включает в себя, помимо седативной терапии, спазмолитиков и витаминотерапии, лечение гипотензивными препаратами, препаратами, улучшающими микроциркуляцию, направленными на стабилизацию работы печени и почек. Не стоит забывать в таком случае и об кислородотерапии и применению сорбентов.
Как лечить гестоз при беременности тяжелой степени? Здесь есть свои особенности: лечение проводится только в палате интенсивной терапии совместно с анестезиологом, мониторинг симптомов и анализов осуществляется каждый час. Основные направления лечения:
- седативная терапия
- магнезиальная (противосудорожная)
- гипотензивная
- устранение гиповолемии.
Главная задача медицинского персонала – создать лечебно – охранительный режим и в течение 24 часов решить вопрос о методе родоразрешения.
Медикаментозное лечение преэклампсии

При легкой степени гестоза медикаментозная терапия ограничивается назначением седативных препаратов (валериана, пустырник, препараты магния в таблетированной форме).
Гестоз средней степени тяжести уже требует подключения антигипертензивной терапии. Назначаются препараты, снижающие уровень артериального давления из различных групп: допегит (метилдофа), нифедипин, лабеталол, атенолол, клофелин. Если появляются признаки тяжелой преэклампсии, тогда в обязательном порядке проводится магнезиальная терапия для профилактики судорожного синдрома по схеме.
Если такое состояние выявлено у беременной на сроках от 24 до 34 недель, тогда в обязательном порядке проводится профилактика развития респираторного дистресс-синдрома плода путем назначения дексаметазона (беклометазона) по схеме.
Особенности родоразрешения женщин с преэклампсией

Гестоз легкой степени не является показанием к срочному родоразрешению. Метод родов зависит от акушерской ситуации. Метод родоразрешения зависит не только от акушерской ситуации, но и от клиники заболевания: если родовые пути не готовы, а гестоз прогрессирует и не поддается медикаментозной терапии, тогда только оперативное родоразрешение, а если есть готовность и позволяет клиника заболевания, тогда на фоне магнезиальной терапии проводится родоразрешение.
Профилактика гестоза
Чтобы избежать развития заболевания необходимо проводить профилактику его с самых ранних сроков, тем более, если женщина входит в группу риска по развитию данной патологии. Основными профилактическими мероприятиями являются:
- контроль массы тела и регулярное взвешивание (в норме за 7 дней женщина должна набирать не больше 300 грамм)
- ограничить количество употребления сладостей, жирной пищи
- отдавать предпочтение в питании свежим овощам и фруктам
- нормализация физических нагрузок
- обеспечение полноценного сна
- прогулок на свежем воздухе.
Исходя из того, что сам по себе гестоз – это тяжелое заболевание, которое опасно не только для ребенка, но и для матери, его лечение направлено на устранение симптомов, решение метода родоразрешения и предупреждение осложнений. Выбор метода родоразрешения зависит в первую очередь от акушерской ситуации, от степени тяжести гестоза и устранении его симптомов, от готовности родовых путей, а также от срока гестации. Все это врач решает в каждом случае индивидуально на консилиуме. Если есть необходимость в срочном родоразрешении, тогда это только операция кесарево сечение.